- 📌 Electromiografía (EMG)
- 📌 Potenciales Evocados Auditivos (PEA)
- 📌 Potenciales Evocados Visuales (PEV)
- 📌 TER
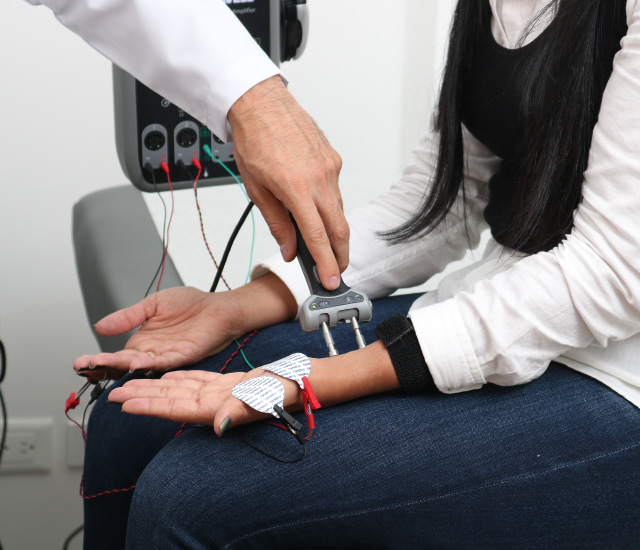
📌 Electromiografía (EMG)
La electromiografía (EMG) es un estudio neurofisiológico que evalúa la actividad eléctrica de los músculos y los nervios que los controlan. Se utiliza para diagnosticar trastornos neuromusculares, diferenciar entre enfermedades musculares y nerviosas, y evaluar el grado de daño en lesiones neurológicas.
Tipos de Electromiografía
🔹 Electromiografía de Superficie (sEMG)
- Se colocan electrodos adhesivos en la piel.
- Evalúa grupos musculares grandes sin penetrar la piel.
- Se usa en estudios de rehabilitación, ergonomía y estudios del movimiento.
🔹 Electromiografía de Aguja (EMG de Inserción)
- Se insertan electrodos en forma de aguja en el músculo.
- Registra la actividad eléctrica con mayor precisión.
- Diagnostica enfermedades neuromusculares como neuropatías y miopatías.
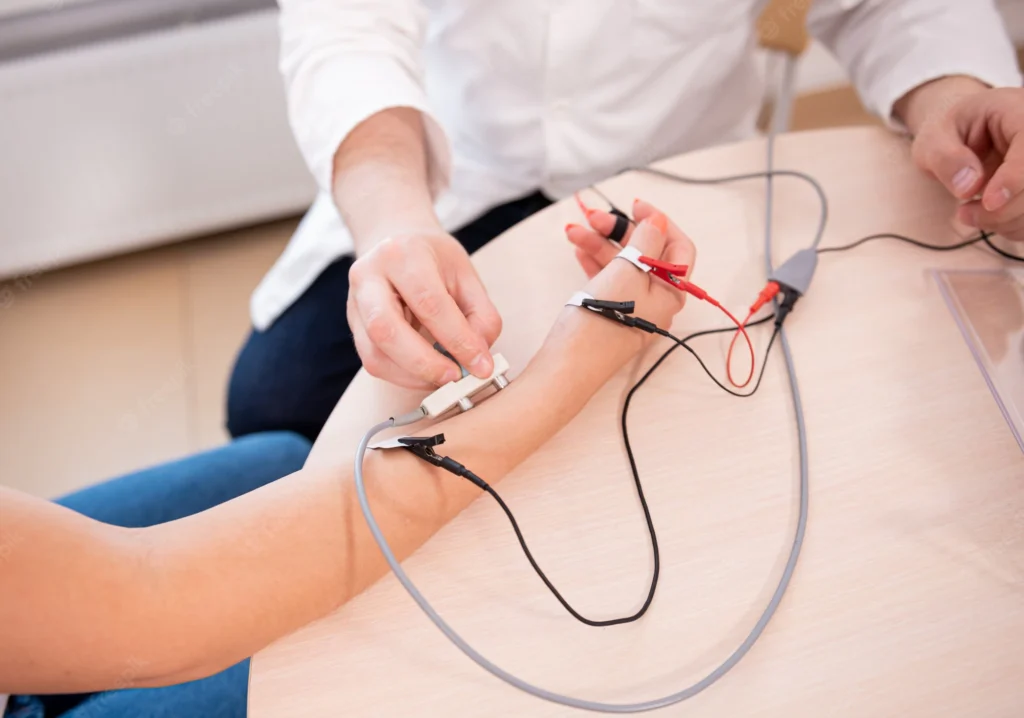
¿Cómo se Realiza la Electromiografía?
El estudio consta de dos partes principales:
1️⃣ Estudio de Conducción Nerviosa (ECN)
- Evalúa la velocidad y la intensidad de los impulsos nerviosos.
- Se colocan electrodos en la piel sobre un nervio.
- Se estimula el nervio con impulsos eléctricos leves.
- Se mide la velocidad de conducción nerviosa y la latencia del impulso.
2️⃣ Electromiografía con Agujas (EMG de Inserción)
- Se introduce una aguja delgada en el músculo.
- Se registra la actividad eléctrica en reposo, con contracción ligera y con contracción máxima.
- Se analiza la forma, duración y frecuencia de los potenciales de acción musculares.
¿Para Qué Sirve?
🔎 Diagnóstico de Enfermedades Neuromusculares
| Trastorno | Tipo de Alteración en la EMG |
|---|---|
| Neuropatía periférica | Reducción de la velocidad de conducción nerviosa |
| Miastenia gravis | Fatiga rápida en la estimulación repetitiva |
| Esclerosis lateral amiotrófica (ELA) | Fasciculaciones y actividad anormal en reposo |
| Miopatías (distrofia muscular) | Potenciales de acción pequeños y breves |
| Síndrome del túnel carpiano | Aumento de latencia en el nervio mediano |
🔎 Evaluación de Lesiones Nerviosas
- Determina si hay daño nervioso y su gravedad.
- Diferencia entre una lesión reversible o degenerativa.
- Ayuda a monitorear la recuperación después de lesiones o cirugías.
Interpretación de Resultados
| Fase | Actividad Normal | Actividad Patológica |
|---|---|---|
| Reposo | Sin actividad | Fibrilaciones, fasciculaciones |
| Contracción leve | Potenciales regulares | Potenciales polifásicos anormales |
| Contracción máxima | Patrón de interferencia normal | Déficit en reclutamiento muscular |
Factores que Pueden Alterar los Resultados
✔ Uso de medicamentos como relajantes musculares o bloqueadores neuromusculares.
✔ Presencia de hipotermia, que puede afectar la conducción nerviosa.
✔ Alteraciones metabólicas como la hipoglucemia o hipotiroidismo.
Diferencias Entre EMG y Otras Pruebas Neuromusculares
| Característica | Electromiografía (EMG) | Potenciales Evocados (PEs) | Resonancia Magnética (RMN) |
|---|---|---|---|
| Evalúa | Músculos y nervios periféricos | Respuesta del SNC a estímulos | Estructuras anatómicas |
| Técnica | Inserción de electrodos en el músculo | Estimulación visual, auditiva o sensitiva | Imágenes por resonancia |
| Uso principal | Diagnóstico de neuropatías y miopatías | Evaluación de la vía nerviosa central | Identificación de lesiones cerebrales o medulares |
Conclusión
La electromiografía es una herramienta esencial para el diagnóstico de trastornos neuromusculares, permitiendo diferenciar entre enfermedades musculares y nerviosas, evaluar lesiones y guiar tratamientos de rehabilitación. Su interpretación requiere experiencia clínica y correlación con otros estudios.
📌 Potenciales Evocados Auditivos (PEA)
Los potenciales evocados auditivos (PEA) son pruebas neurofisiológicas que evalúan la función de la vía auditiva desde el oído interno hasta la corteza cerebral. Se utilizan para diagnosticar pérdida auditiva neurosensorial, trastornos neurológicos y monitoreo intraoperatorio.
Tipos de Potenciales Evocados Auditivos
| Tipo | Origen del estímulo | Evalúa | Uso principal |
|---|---|---|---|
| Potenciales Evocados Auditivos de Tronco Cerebral (PEATC o ABR) | Clicks o tonos breves | Vía auditiva del oído al tronco cerebral | Diagnóstico de neuropatías auditivas y tumores |
| Potenciales Evocados Auditivos de Estado Estable (PEAEE) | Sonidos modulados | Frecuencia específica del estímulo | Evaluación de umbrales auditivos en niños |
| Potenciales Evocados Auditivos de Latencia Media (PEALM) | Estímulos auditivos lentos | Corteza auditiva primaria | Evaluación de función cortical auditiva |
| Potenciales Evocados Auditivos de Latencia Larga (P300, MMN) | Estímulos auditivos cognitivos | Procesamiento auditivo y atención | Evaluación de trastornos cognitivos y auditivos centrales |
1️⃣ Potenciales Evocados Auditivos de Tronco Cerebral (PEATC o ABR)
¿Cómo se realiza?
1️⃣ Se colocan electrodos en el cuero cabelludo y detrás de las orejas.
2️⃣ Se administran sonidos tipo «click» en cada oído mediante audífonos.
3️⃣ Se registra la actividad eléctrica del nervio auditivo y tronco cerebral.
Interpretación del PEATC
El registro muestra ondas numeradas del I al VII, cada una relacionada con una estructura de la vía auditiva.
| Onda | Generada en | Significado |
|---|---|---|
| I | Nervio auditivo | Actividad coclear |
| II | Núcleo coclear | Primer relevo en el tronco cerebral |
| III | Complejo olivar superior | Sinapsis auditiva en el tallo cerebral |
| IV | Lemnisco lateral | Conducción a centros superiores |
| V | Colículo inferior | Punto clave para medir latencias |
| VI-VII | Corteza auditiva | Procesamiento auditivo superior |
Usos Clínicos del PEATC
🔹 Diagnóstico de neuropatía auditiva.
🔹 Detección de tumores en el nervio acústico (neurinoma del acústico).
🔹 Evaluación de daño en la vía auditiva por esclerosis múltiple.
🔹 Pruebas de tamizaje auditivo en recién nacidos.
🔹 Monitoreo intraoperatorio en cirugías de nervio auditivo.
2️⃣ Potenciales Evocados Auditivos de Estado Estable (PEAEE)
📌 Se utilizan tonos puros modulados en frecuencia e intensidad para determinar umbrales auditivos precisos, especialmente en bebés y personas que no pueden responder en audiometrías convencionales.
🔹 Ventaja: Permite estimar umbrales auditivos en cada frecuencia específica.
🔹 Aplicación principal: Diagnóstico temprano de hipoacusia infantil y adaptación de audífonos o implantes cocleares.
3️⃣ Potenciales Evocados Auditivos de Latencia Media (PEALM)
📌 Evalúan la respuesta auditiva entre los 10 y 50 milisegundos después del estímulo.
🔹 Evalúan la corteza auditiva primaria.
🔹 Se utilizan en estudios de disfunción cortical auditiva.
🔹 Pueden estar alterados en lesiones cerebrales o epilepsia.
4️⃣ Potenciales Evocados Auditivos de Latencia Larga (P300, MMN)
📌 Evalúan procesos auditivos más complejos relacionados con la percepción, atención y memoria auditiva.
| Tipo | Significado | Usos |
|---|---|---|
| P300 | Respuesta a un estímulo auditivo inesperado | Evaluación de funciones cognitivas |
| MMN (Mismatch Negativity) | Cambio automático en la percepción auditiva | Estudios de procesamiento auditivo central |
🔹 Se usan en trastornos del lenguaje, autismo, TDAH y deterioro cognitivo.
Comparación Entre los Tipos de PEA
| Característica | PEATC (ABR) | PEAEE | PEALM | P300 / MMN |
|---|---|---|---|---|
| Evalúa | Tronco cerebral | Frecuencia auditiva | Corteza auditiva | Procesamiento auditivo y cognitivo |
| Tiempo de respuesta | 1-10 ms | 10-100 ms | 10-50 ms | 300+ ms |
| Aplicaciones | Diagnóstico de hipoacusia, neuropatía auditiva, monitoreo quirúrgico | Evaluación de umbrales auditivos | Trastornos neurológicos | Procesamiento auditivo central, deterioro cognitivo |
Conclusión
Los potenciales evocados auditivos son herramientas esenciales en la evaluación del sistema auditivo desde el oído interno hasta la corteza cerebral. Su aplicación varía desde el diagnóstico de hipoacusia hasta la evaluación de procesos cognitivos y neurológicos.

📌 Potenciales Evocados Visuales (PEV)
Los potenciales evocados visuales (PEV) son pruebas neurofisiológicas que evalúan la función del nervio óptico y la vía visual mediante la respuesta eléctrica del cerebro a estímulos visuales. Se utilizan para diagnosticar trastornos del nervio óptico, enfermedades desmielinizantes como la esclerosis múltiple y problemas de procesamiento visual.
Tipos de Potenciales Evocados Visuales
| Tipo | Estímulo | Evalúa | Usos Principales |
|---|---|---|---|
| PEV de Patrón Reverso | Tablero de ajedrez en inversión | Nervio óptico y vía visual | Esclerosis múltiple, neuritis óptica |
| PEV Flash | Destellos de luz | Retina, nervio óptico | Pacientes en coma, niños pequeños |
| PEV de Barrido de Frecuencia | Estímulos de diferentes frecuencias | Agudeza visual y percepción espacial | Evaluación de visión en bebés |
1️⃣ Potenciales Evocados Visuales de Patrón Reverso (PEV-PR)
📌 Se considera el método más sensible para evaluar la conducción en el nervio óptico.
¿Cómo se realiza?
1️⃣ Se colocan electrodos en la cabeza, con énfasis en la región occipital (área visual del cerebro).
2️⃣ El paciente observa una pantalla con un patrón de tablero de ajedrez que invierte sus colores.
3️⃣ Se registra la actividad eléctrica cerebral en respuesta a los cambios del patrón.
Interpretación del PEV-PR
El resultado se mide en términos de latencia y amplitud de la onda P100.
| Onda | Latencia Normal | Significado |
|---|---|---|
| P100 | 90-110 ms | Evaluación del nervio óptico |
| N75 | 60-75 ms | Respuesta temprana |
| N145 | 130-150 ms | Procesamiento visual secundario |
🔹 Aumento de la latencia de P100 → Sugiere desmielinización (ej. esclerosis múltiple).
🔹 Reducción de la amplitud → Puede indicar daño en el nervio óptico.
2️⃣ Potenciales Evocados Visuales Flash (PEV-F)
📌 Se utilizan destellos de luz en lugar de un patrón visual.
¿Cuándo se usa?
✅ En bebés y personas que no pueden cooperar con el test de patrón.
✅ En pacientes en coma o con deterioro neurológico severo.
✅ Para evaluar la función de la retina en casos de ceguera cortical.
🔹 Limitación: Es menos específico que el PEV-PR para lesiones en la vía visual.
3️⃣ Potenciales Evocados Visuales de Barrido de Frecuencia
📌 Evalúan la capacidad del sistema visual para procesar diferentes frecuencias espaciales.
✅ Se usa para medir la agudeza visual en bebés y personas con discapacidades cognitivas.
✅ Permite determinar la capacidad de detección de detalles finos en la visión.
Usos Clínicos de los PEV
| Trastorno | Hallazgo en los PEV |
|---|---|
| Esclerosis múltiple | Retraso en P100 por desmielinización del nervio óptico |
| Neuritis óptica | Aumento de latencia y disminución de amplitud de P100 |
| Neuropatía óptica isquémica | Amplitud reducida con latencia normal |
| Tumores cerebrales | Alteraciones en latencia y amplitud según la ubicación |
| Ceguera cortical | PEV Flash normales con visión ausente |
Comparación Entre los Tipos de PEV
| Característica | PEV Patrón Reverso | PEV Flash | PEV Barrido de Frecuencia |
|---|---|---|---|
| Estímulo | Tablero de ajedrez | Destellos de luz | Frecuencias visuales |
| Estructura evaluada | Nervio óptico y vía visual | Retina y nervio óptico | Corteza visual |
| Uso principal | Esclerosis múltiple, neuritis óptica | Pacientes no cooperativos | Evaluación de visión en bebés |
| Precisión diagnóstica | Alta | Baja | Moderada |
Conclusión
Los potenciales evocados visuales (PEV) son herramientas esenciales para evaluar la función del nervio óptico y la vía visual. Son clave en el diagnóstico de esclerosis múltiple, neuropatías ópticas y problemas de procesamiento visual.

Test de Estimulación Repetitiva (TER)
El Test de Estimulación Repetitiva (TER) es una prueba neurofisiológica utilizada para evaluar la fatigabilidad neuromuscular y detectar enfermedades de la unión neuromuscular, como la miastenia gravis y el síndrome de Lambert-Eaton.
¿Cómo se realiza el Test de Estimulación Repetitiva?
1️⃣ Colocación de electrodos: Se colocan electrodos de estimulación sobre un nervio motor y electrodos de registro en el músculo inervado por ese nervio.
2️⃣ Estimulación eléctrica repetitiva: Se aplican estímulos eléctricos a diferentes frecuencias para evaluar la respuesta muscular.
3️⃣ Registro de la respuesta: Se mide la amplitud del potencial de acción muscular compuesto (CMAP) tras cada estímulo.
4️⃣ Análisis de decremento o incremento: Se observa si la respuesta muscular disminuye (decremento) o aumenta (incremento) con la repetición de los estímulos.
Parámetros Evaluados
| Parámetro | Significado Normal | Alteración |
|---|---|---|
| Decremento del CMAP (>10%) | Menos del 10% tras estímulos repetidos | Miastenia gravis |
| Incremento del CMAP (>100%) | No se observa un incremento significativo | Síndrome de Lambert-Eaton |
| Facilitación post-exercicio | Mantenimiento de la respuesta muscular | Fatigabilidad anormal en miastenia gravis |
Protocolos de Estimulación
| Frecuencia de Estimulación | Uso Clínico |
|---|---|
| Baja frecuencia (2-5 Hz) | Miastenia gravis (se observa decremento progresivo del CMAP) |
| Alta frecuencia (20-50 Hz) | Síndrome de Lambert-Eaton (se observa incremento del CMAP tras ejercicio) |
| Post-exercicio (a los 30-60s) | Evaluación de recuperación y fatiga |
Interpretación de Resultados
| Patología | Respuesta en TER |
|---|---|
| Miastenia gravis | Decremento del CMAP > 10% con estimulación de 2-5 Hz |
| Síndrome de Lambert-Eaton | Incremento del CMAP > 100% con estimulación de 20-50 Hz o post-exercicio |
| Miopatías | Respuesta normal o mínimas alteraciones |
Ejemplo de Registro en Miastenia Gravis
🔹 En pacientes con miastenia gravis, la estimulación repetitiva de baja frecuencia (2-5 Hz) provoca un decremento progresivo del CMAP.
🔹 Este decremento es reversible con la administración de inhibidores de la acetilcolinesterasa (ej. Neostigmina).
Diferencias Entre Miastenia Gravis y Síndrome de Lambert-Eaton
| Característica | Miastenia Gravis | Síndrome de Lambert-Eaton |
|---|---|---|
| Mecanismo | Pérdida de receptores de acetilcolina | Déficit en la liberación de acetilcolina |
| Respuesta a estimulación repetitiva | Decremento con baja frecuencia | Incremento con alta frecuencia |
| Mejoría con ejercicio | No | Sí |
| Tratamiento | Anticolinesterásicos, inmunoterapia | Plasmaféresis, inmunosupresores |
Conclusión
El Test de Estimulación Repetitiva (TER) es una herramienta clave para el diagnóstico de trastornos de la unión neuromuscular. Su interpretación permite diferenciar entre miastenia gravis, síndrome de Lambert-Eaton y otras enfermedades musculares.